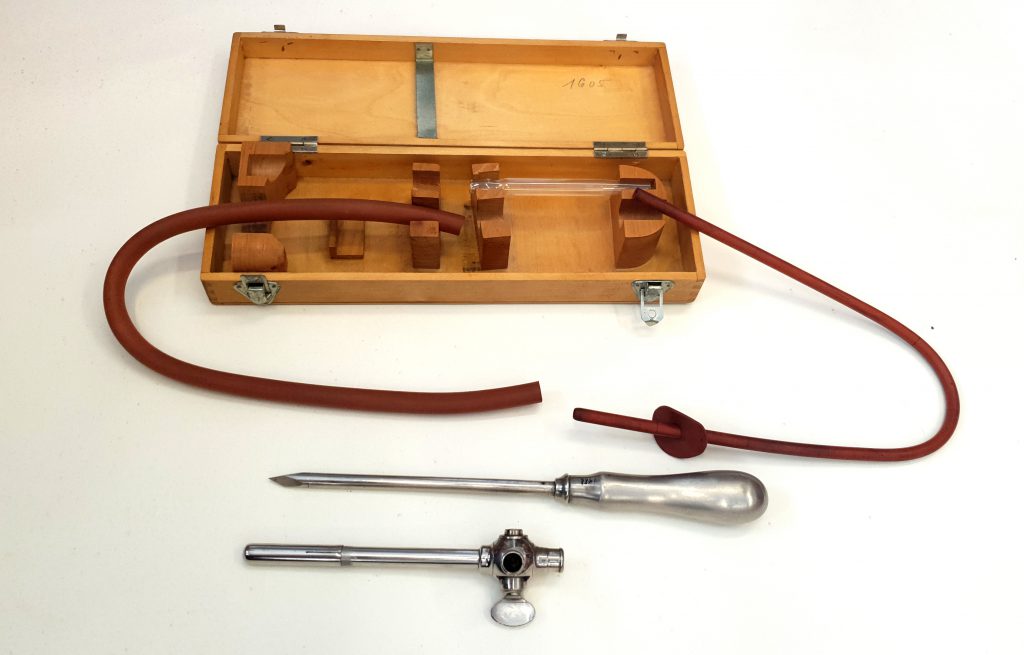
Přístroj k hrudní drenáži podle Bülaua v kazetě z bukového dřeva, Ernst Witte (Solingen), 20.- 30. léta 20. století. 30 x 9,5 x 5 cm. Zdravotnické muzeum NLK, N 488. Foto Tereza Vobecká- Veronika Löblová
Předmět měsíce: duben 2020
Přístroj k hrudní drenáži podle Bülaua
COVID 19 není chřipka. Způsob, jakým virus lidem škodí, cesty, jimiž se šíří, a prostředky, jimž se bráníme, se však příliš neliší od pandemie španělské chřipky počátku 20. století. Již v roce 1869 navrhl hamburský lékař způsob, jak bezpečně pomoci lidem se chřipkovým zápalem plic, komplikací, která zabíjela v roce 1919 a i dnes zodpovídá za smrt tisíců pacientů s koronavirem.
Pandemie tzv. „španělské chřipky“ zasáhla v letech 1918- 1920 až třetinu světové populace. Na nákazu virem H1N1 tehdy zemřelo přibližně 50 miliónů lidí. Podobnosti mezi „španělskou chřipkou“ a onemocněním COVID 19 nelze přehlédnout, ačkoli se původce nemoci i infekcí nejtíže zasažené skupiny obyvatel liší a možnosti léčby a prevence jsou dnes nesrovnatelně širší. Obě virová respirační onemocnění nabyla pandemického rozsahu. Shody nalezneme ve způsobu a schématech šíření, v doporučovaných – a odmítaných – ochranných opatřeních včetně roušek, uzávěr škol a omezení mezilidských kontaktů, ale i v povaze sekundárních infekcí, které postihují a zabíjejí pacienty, virem zasažené a oslabené.
Nemocní se „španělskou chřipkou“ umírali především na bakteriální pneumonii způsobenou pneumokoky, dalšími streptokoky a stafylokoky, často s následným hnisavým zánětem pohrudnice. V přednášce z r. 1918 hovoří Martin Mandelbaum (1881- 1947) o chřipkové nákaze jako o otráveném šípu. „Chřipka je špička šípu, která zraňuje; sekundární infekce je jed, který činí zranění smrtelným.“ Primární nákaza tehdy neznámým, vysoce infekčním mikroorganismem poškozuje cévy, které zásobují kyslíkem plicní tkáň; krví nasycenou tkáň pak snadno osídlí škodlivé bakterie a působí komplikace, na něž pacient umírá. U COVID 19 je podíl takto nakažených pacientů zřejmě menší: studie provedená v čínském Wuhanu však ukázala sekundární bakteriální infekci u 50% zemřelých pacientů. U mnoha z těchto nemocných mohly být pneumokoky přítomné v těle již před nákazou coronavirem, mnoho dalších se nakazilo v průběhu nemoci, často v nemocnicích, bakteriemi odolnými vůči antibiotikům.
Nárůst nemocných zápalem plic během chřipkové pandemie otevřel v letech 1918-1920 otázku nejvhodnější léčby hrudního empyému, nahromadění hnisu v pohrudniční dutině. Zjednodušeně lze hovořit o sporu mezi internisty a chirurgy, liší se však i přístup v různých zemích válkou rozděleného světa nebo na různých odděleních týchž nemocnic. Léčba začínala opakovanými punkcemi hrudní dutiny, pokud však nevedly k úplnému odstranění hnisu, byl další postup sporný. V chirurgii se od 60. let 19. století prosadila radikální léčba, otevření hrudníku, resekce jednoho či více žeber a otevřená drenáž pomocí širokých kaučukových drénů. Resekci zdravého žebra při empyému doporučil a r. 1865 provedl Wilhelm Roser v Marburgu, postup však převzala řada německých i evropských chirurgů.
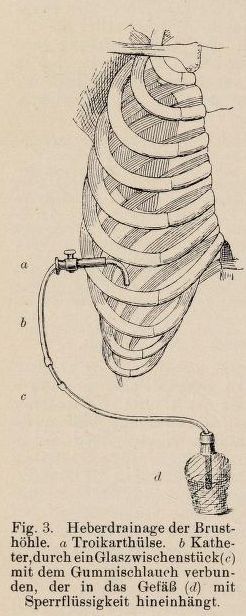
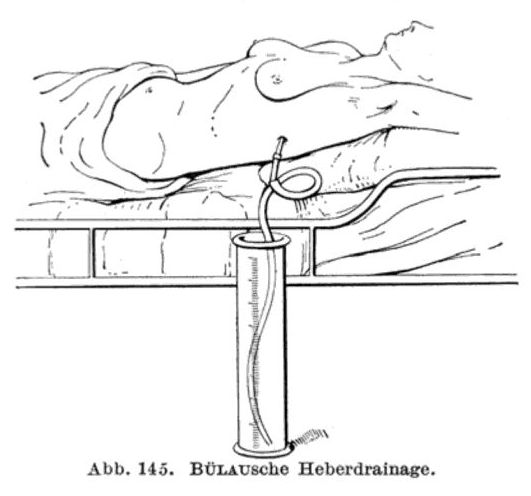
Internisté dávali přednost spádové drenáži pomocí zařízení, jež r. 1869 navrhl hamburský lékař Gotthard Bülau. Souprava sestává z kovového trokaru s punkční jehlou, gumového drénu, hadiček a láhve, která se do třetiny plní borovou vodou či fyziologickým roztokem. Lékař přes hrudní stěnu a pohrudnici pronikl do hrudní dutiny, kam trokarem nasadil gumový katetr se svorkou. Po odstranění kanyly upevnil katetr náplastí, na druhém konci jej skleněnou trubičkou připojil k hadičce zavedené pod hladinu roztoku v láhvi a následně odstranil svorku. Hnis vytékal dolů do sběrné láhve umístěné u lůžka pacienta, ale do hrudníku nemohl zpětně pronikat vzduch, který by způsobil pneumotorax a utlačení plíce. Drenáž hrudníku obvykle trvala deset dní až dva týdny.
Především na chirurgických klinikách a v zemích Dohody, Anglii, Francii a Spojených státech, se metoda prosazovala pomalu. Za bezprostřední příčinou smrti pacientů s empyémem byla pokládána sama infekce: čím rychleji se otevře absces a odstraní hnis, tím pravděpodobnější je uzdravení. Bülau si povšiml, že otevřený pneumotorax snadno způsobí dechové a oběhové selhání, především u oslabených pacientů. V hrudní dutině je třeba naopak zajistit podtlak, který plíci dovolí se opět rozvinout. Právě španělská chřipka ukázala rizika radikální léčby i výhody konzervativního postupu.
Drenáž měla lepší výsledky u mladých pacientů a u časných zánětů pohrudnice s rychlým nárůstem řídkého hnisu. U déle trvajících pneumonií se v hrudní dutině tvoří fibrinová vlákna, sraženiny ucpávají katetry a tvořící se fibrinovou tkáň je již třeba odstranit chirurgicky. Nejvíce nemocných chřipkou však bylo mezi 15 a 30 lety věku a onemocnění probíhalo rychle, takže zápaly plic bylo možné brzy zachytit. I spádová drenáž však měla své nevýhody. Lékař pracoval „naslepo,“ na základě poklepu, poslechu a výsledku punkcí. Chirurgům se zlepšení zdálo pomalé, horečka klesala až během řady dnů.
Chirurg a primář vídeňského Rudolfinenhaus Ludwig Moskowicz vystoupil v lednu 1919 na semináři vídeňské Společnosti pro vnitřní lékařství, aby popsal možná spojení interních a chirurgických postupů. při léčbě chřipkových empyémů. Odvod hnisu při drenáži zrychlilo připojení aspirátoru či vodní vývěvy. Po otevření hrudní dutiny bylo možné katetr Bülauova přístroje nasadit na široký otvor v pohrudnici. Moskowicz sám všil po resekci žebra dva drény, které opačným koncem vložil do uzavřených lahví. Jednu z lahví naplnil fyziologickým roztokem a zvedl nad ležícího pacienta. Roztok propláchl pohrudniční dutinu a druhým drénem vytekl ven. Oba katetry pak svedl do nádoby a pokračoval v drenáži.
Jaký byl podíl spádové drenáže a resekce žeber u nemocných španělskou chřipkou v českých zemích, přesně nevíme. Postup se mohl lišit na jednotlivých klinikách. V článku o diagnostice a léčbě hrudních empyémů na české chirurgické klinice v Praze pozdější profesor Josef Bárta Bülauovu drenáž zmiňuje, uvádí ale, že „na našem oddělení byla u všech pacientů, kteří dali k operaci svolení, provedena resekce žebra.“ U těchto pacientů však mezi nákazou chřipkou a operací uplynula řada týdnů. Učebnice Chirurgie, vydaná v Praze r. 1921, se k metodě staví rovněž skepticky. Jaroslav Vysoký (nar. 1891) popsal r. 1919 léčbu španělské chřipky na chirurgickém oddělení české dětské nemocnice v Praze, o postupu v terapii empyémů se tu však nic nedozvíme. Pokud se nemocní se zánětem pohrudnice dostali i na interní kliniky, přístup byl pravděpodobně – jako v Německu a Rakousku – odlišný. Především lékaři německé interní kliniky prof. Rudolfa von Jaksch patřili k průkopníkům Bülauovy metody již v 90. letech 19. století.
Během 20. století se postup léčby empyémů v mnoha ohledech zdokonalil. Již počátkem století vznikly první techniky umělé plicní ventilace, postupně byly zaváděny nové systémy vodní podtlakové drenáže. Kaučukové katetry, které bylo obtížné sterilizovat, nahradily cévky z červené gumy a v 60. letech první jednorázové hadičky z plastů. Princip Bülauovy drenáže je však využíván dodnes.